Salud
Dengue: quiénes tienen más chances de contagiarse por segunda vez si los pica un mosquito infectado
Publicado
2 años atráson
Por
Admin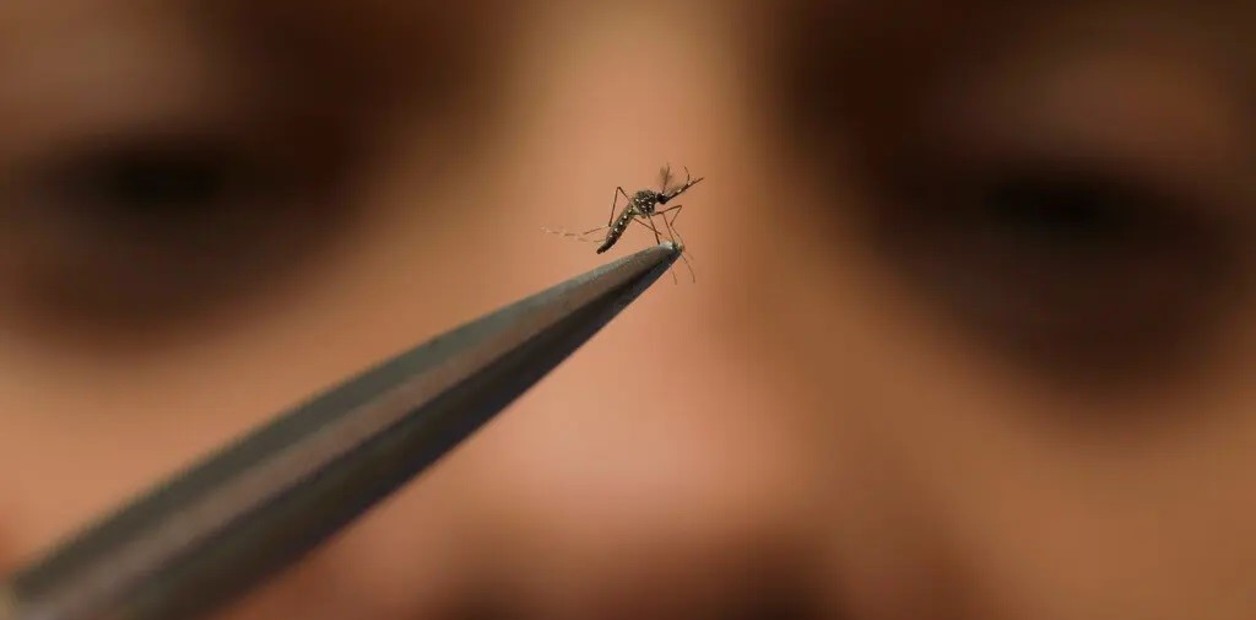
-
Son datos oficiales que surgen del Boletín Epidemiológico Nacional.
La situación sanitaria por el dengue se complica semana a semana, con una vacuna a la que por ahora acceden los pocos que pueden pagarla (salvo en algunas localidades de Misiones, Salta y Corrientes donde las autoridades locales la aplican gratis) y sin repelente por la insólita escasez del producto más difícil de conseguir en plena epidemia récord. Al parecer, ahora lo están trayendo de Polonia. En avión.
¿Cuántos más casos de dengue significará que la gente no haya podido durante varias semanas disponer de una de las herramientas clave para ahuyentar a los mosquitos Aedes aegypti, transmisores del virus? Nadie lo sabe hoy a ciencia cierta, pero el impacto se verá reflejado con el correr de los días en los registros oficiales.
Hay dos categorías de susceptibles en la población: los que no tuvieron dengue y los que ya lo padecieron. El primer grupo es el mayoritario, pero no tanto como se cree: los expertos estiman que por cada infectado contabilizado hay al menos cinco que quedan fuera de registro porque son asintomáticos y entonces no pasan por el sistema de salud. En otras palabras, uno de cada seis no sabe que tuvo dengue.
Si se piensa que en la temporada pasada hubo 130 mil casos notificados y la presente ya superó los 230 mil (más precisamente 232.996 contagios y 161 muertes, según el informe oficial publicado este domingo), basta multiplicar por seis esos números más los de otras epidemias pasadas para tener una dimensión de la gente que alguna vez en su vida estuvo en contacto con el virus del dengue.
Entre aquellos que nunca tuvieron dengue la probabilidad de ser infectados al ser picado por un mosquito que porta el virus es plena, sin matices. Podrá recibir del insecto mayor o menor cantidad del patógeno -y de eso en parte dependerá si es sintomático o asintomático-, pero el traspaso de cualquier modo habrá sido hecho.

Diferente es para aquellos que ya tuvieron dengue -aunque no lo sepan-, dado que en ese caso empieza a terciar el serotipo que se haya tenido previamente. Como se recordará, en total son cuatro (DEN-1 al 4) y en la presente temporada en Argentina circulan hegemónicamente el 1 y el 2, con una participación marginal del 3. Del 4 no se registran casos.
Aquellos que hayan tenido dengue este año la probabilidad de contagiarse otra vez en la misma temporada es muy baja, ya que la inmunidad de los convalecientes para los cuatro serotipos tras una primera infección se extiende por un periodo de entre seis meses y un año.
Una vez pasado ese tiempo, la inmunidad sólo queda de por vida para el serotipo con el que se transitó la enfermedad, es decir, contra aquel para el cual el organismo ya generó anticuerpos. No ocurre lo mismo con los otros tres serotipos.
No sólo no ocurre lo mismo, sino que el peligro que suponen se potencia. De ahí que los expertos insistan con que la segunda infección puede provocar cuadros más graves que en ciertos casos lleven a la internación. Y que en consecuencia sea el principal grupo poblacional -cuando se sabe que ya hubo una infección- al que los médicos apuntan como objetivo para la aplicación la vacuna.
El escenario de serotipos actual versus el pasado
Hoy en la Argentina, del total de casos registrados, el 42,01 por ciento corresponde a DEN-1 y el 57,86 por ciento a DEN-2, según datos del Boletín Epidemiológico Nacional. Como se dijo, DEN-3 representa apenas el 0,13 por ciento. En base a estas cifras es posible aproximarse a responder cuál es la probabilidad de que un mosquito infectado contagie al picar a la persona que ya tuvo la enfermedad.

Entonces, en función del promedio nacional, los que ya tuvieron DEN-1 hoy sólo son susceptibles a los Aedes aegypti portadores de DEN-2. Y lo mismo al revés, con lo que las chances de sufrir una segunda infección por dengue -al menos en el actual escenario de la epidemia en el país- se reducen a la especificidad de un solo serotipo.
¿Cuánto se reducen? Como se ha visto, la mayor cantidad de contagios de esta temporada han sido con el 2, lo que indica una mayor circulación de ese serotipo en más de 15 puntos porcentuales sobre su competidor. Así, aquellos que en el pasado hayan tenido DEN-2 tendrían, en este momento, menos chances de volverse a contagiar que los que ya sufrieron el DEN-1.
Pero la regla no es igual en todo el país. Si bien el promedio nacional indica ese dato, hay excepciones: en Chaco, Corrientes, Jujuy, Santiago del Estero, Tucumán y La Pampa hay mayor circulación de DEN-1 que de DEN-2, por lo que la lógica en esas zonas se invierte.
¿Qué sucedió en el pasado con los serotipos? En la temporada de 2023 -cuando se registró el récord anterior- también predominó el DEN-2. Y la anterior más complicada había sido la de 2020. Por entonces la distribución fue diferente: el DEN-1 acaparó la mayor parte de las infecciones con el 71 por ciento y el segundo lugar fue para el DEN-4, con el 27 por ciento, mientras que el DEN-2 tuvo apenas el 2 por ciento de participación.
Más allá de estas especulaciones, también se sabe que el DEN-2 por sí mismo, se haya estado contagiado antes o no, puede determinar cuadros más virulentos que el DEN-1. Como sea, lo importante es seguir tratando de eliminar los potenciales criaderos de mosquitos en el hogar y, aquel que tenga la suerte de conseguirlo, ponerse repelente.
PS
Te sugerimos
Salud
Cómo influye la cocción del huevo en su valor nutricional
Publicado
21 horas atráson
2 diciembre, 2025Por
Admin
Optar por técnicas suaves y evitar aceites facilita la digestión, promueve el adecuado uso de micronutrientes y contribuye a una alimentación enfocada en el bienestar general
La capacidad del huevo para adaptarse a distintas formas de preparación lo convirtió en uno de los pilares de la alimentación mundial. No obstante, el modo en que se cocina puede modificar de manera significativa el aporte de proteínas, vitaminas y minerales. Desde la seguridad alimentaria hasta el impacto en la biodisponibilidad de nutrientes esenciales, el proceso de cocción va mucho más allá del simple cambio de textura y sabor.
Cuál es la forma más saludable de comer huevo

No obstante, exponer el huevo a temperaturas excesivas puede reducir la presencia de antioxidantes como la luteína y la zeaxantina, dos compuestos esenciales para la salud ocular y especialmente sensibles al calor. Por ello, los métodos como hervir los huevos o cocinarlos al vapor son los más recomendados por los especialistas.
Estas técnicas no solo preservan la mayoría de los nutrientes, sino que también disminuyen el riesgo de infecciones alimentarias, ya que eliminan la posible presencia de patógenos en el alimento. Además, evitan la incorporación de aceites o grasas adicionales, haciéndolos aptos para personas que buscan una dieta baja en grasas o controlar su consumo calórico.

Como recalca el estudio citado, la clara contiene el 60% de la proteína total del huevo, mientras que la yema aporta la mayoría de las vitaminas y minerales, así como la colina, fundamental para el desarrollo cerebral, especialmente en mujeres embarazadas y niños en crecimiento. Por estas razones, la elección de un método de cocción adecuado resulta determinante para aprovechar las virtudes nutricionales del huevo.

Nutrición sin dramas
$15.999 ARS

La nutrición ortomolecular
$12.999 ARS

El milagro metabólico (Edición mexicana)
$26.107,98 ARS

Ayuno intermitente saludable
$14.199,99 ARS

Energía y nutrición
$7.299,99 ARS

La Dieta Slow
$10.299,99 ARS

La vida después del reseteo
$13.499 ARS

Nutrición (de)mente
$11.499 ARS

La microbiota estresada
$12.999 ARS

¿Mito o realidad? Ocho postulados sobre nutrición que conviene revisar
Gratis

La dieta pegana
$13.999 ARS
Cómo afecta la forma de cocinar el huevo en su valor nutricional
El impacto del tipo de cocción va mucho más allá del simple contenido calórico. Freír los huevos, según un análisis en Science Direct, puede llevar a que absorban entre el 64% y el 88% del aceite o manteca utilizada, multiplicando fácilmente la cantidad de grasa presente en la ingesta final.
Aunque los ácidos grasos originales del huevo permanecen estables, la fritura expone el alimento a compuestos oxidativos y, si el aceite es reutilizado o calentado durante largos periodos, pueden generarse sustancias potencialmente nocivas para el organismo.

Por el contrario, hervir o cocinar al vapor contribuye a conservar los micronutrientes esenciales, como proteínas, colina, vitamina D y folato, fundamentales para diversas funciones fisiológicas, desde la regulación del metabolismo hasta el mantenimiento de los huesos. Además, estos métodos evitan que se añadan calorías indeseadas y ayudan a promover la saciedad, característica ampliamente valorada en regímenes de control de peso.
Para quienes deben disminuir la ingesta de colesterol, se recomienda optar por la clara, que contiene una menor concentración de esta sustancia, mientras aporta una parte importante de las proteínas totales del huevo. Conforme destacan entidades como Mayo Clinic, es clave evitar añadir ingredientes ricos en grasas como manteca, panceta o queso, para no aumentar el perfil calórico del plato. De esta manera, es posible disfrutar de todo el potencial nutricional del huevo con un mínimo de riesgo para la salud cardiovascular.

Cuántos huevos se pueden comer por día
Durante años el consumo de huevo estuvo inmerso en la polémica, principalmente por su presunta relación directa con el aumento del colesterol en sangre. Sin embargo, investigaciones recientes han desmentido este mito. Según la Comisión Internacional del Huevo (IEC) y estudios de la Universidad de Castilla, el huevo, sobre todo la yema, contiene colesterol dietético, pero su impacto en el colesterol sanguíneo resulta ser mucho menor de lo que tradicionalmente se pensaba.
Además, existe evidencia científica que asocia un consumo regular de huevos con la mejora del perfil lipídico, en particular con el aumento de la lipoproteína Apolipoproteína A1, conocida como “colesterol bueno”, lo que contribuye a la protección frente a enfermedades cardiovasculares.

Para la mayoría de las personas sanas, la ingestión de un huevo diario se considera segura y beneficiosa, pues aporta alrededor de seis gramos de proteína de alta calidad, todos los aminoácidos esenciales y nutrientes clave para la salud muscular y metabólica.
Asimismo, expertos de la Universidad de Castilla sostienen que consumir uno o hasta dos huevos al día dentro de una dieta equilibrada no implica riesgos significativos en adultos sin contraindicaciones médicas específicas. Se recomienda adaptar la cantidad conforme a las particularidades individuales, como el estado de salud, la actividad física y el consumo total de grasas saturadas y calorías en la dieta diaria.
Salud
Tos convulsa en Argentina: confirmaron la muerte de siete niños y remarcaron la importancia de la vacunación
Publicado
21 horas atráson
2 diciembre, 2025Por
Admin
El último Boletín Epidemiológico del Ministerio de Salud detalló las cifras y la situación a nivel nacional de los casos de coqueluche. Cuáles son las regiones más comprometidas
El incremento de casos de coqueluche, también conocida como tos convulsa, preocupa a las autoridades sanitarias: hay notificaciones en 20 jurisdicciones y una marcada concentración en las regiones Centro y Sur, especialmente en la Provincia de Buenos Aires y en relación con el brote de Tierra del Fuego, según datos del Ministerio de Salud.
Entre las semanas uno y 47 de 2025 -mediados de noviembre-, se reportaron 5.110 casos sospechosos, de los cuales 688 fueron confirmados, lo que representa una incidencia acumulada de 1,45 casos por cada 100.000 habitantes. Este aumento supera las cifras registradas en el mismo período desde 2020 y se sitúa por encima de los registros de 2023, año en el que la provincia de Salta notificó el mayor número de casos.
“Existen vacunas seguras y efectivas para prevenir la infección por Bordetella pertussis. Sin embargo, se registra a nivel mundial, regional y nacional un descenso progresivo de las coberturas que redunda en una acumulación de personas susceptibles a contraer la enfermedad”, repasaron en el documento.

“A partir de la semana 27 de 2025 -principios de julio- se registra un nuevo ascenso, inicialmente asociado al brote en Ushuaia (Tierra del Fuego) y al aumento de casos confirmados en la Región Centro, especialmente en la provincia de Buenos Aires. En las últimas semanas el crecimiento continúa en curso, con notificaciones provenientes de múltiples jurisdicciones del país, predominando en las regiones Centro y Sur (particularmente casos relacionados con el brote en Río Grande, Tierra del Fuego)“, escribieron en el Boletín.
La coqueluche, también conocida como tos convulsa o tos ferina, es una enfermedad respiratoria aguda prevenible mediante vacunación, que puede afectar a personas de todas las edades.
Sin embargo, los lactantes y niños pequeños presentan las tasas más elevadas de morbilidad y mortalidad. Los adolescentes y adultos jóvenes pueden cursar la enfermedad de manera leve o atípica, aunque también pueden presentar las manifestaciones clásicas, constituyéndose en una fuente relevante de transmisión hacia los más pequeños.
La importancia de la vacunación
La vacunación se mantiene como la principal herramienta de prevención y protección frente a la coqueluche. El Ministerio de Salud subraya la necesidad de mejorar las coberturas y reducir las desigualdades entre jurisdicciones. Provincias como Tierra del Fuego, La Pampa, Jujuy, Neuquén, Mendoza y San Juan exhiben altas tasas de vacunación, con buen inicio de esquemas y refuerzos sostenidos, lo que se traduce en una menor acumulación de personas susceptibles.
En contraste, Buenos Aires, Ciudad Autónoma de Buenos Aires, Formosa, Santa Fe, Corrientes y Misiones presentan coberturas intermedias o bajas, especialmente en los refuerzos administrados a los cinco y once años, donde se observan los valores más críticos. En el caso de las embarazadas, la cobertura también varía considerablemente entre provincias, con algunas alcanzando niveles óptimos y otras manteniéndose en rangos subóptimos.
En Argentina, el esquema de vacunación contempla la administración de la vacuna con componente pertussis a los dos, cuatro, seis, quince a dieciocho meses y a los cinco años. Desde 2009, se incorporó la dosis a los once años para reducir los reservorios en adolescentes. En 2012, se recomendó la vacunación contra la tos convulsa para todas las personas gestantes a partir de la semana veinte de gestación, y en 2013 esta indicación se integró al Calendario Nacional de Vacunación.

El objetivo es lograr el pasaje transplacentario de anticuerpos y proteger al lactante durante los primeros meses de vida, disminuyendo así la morbi-mortalidad en este grupo. Las recomendaciones actuales establecen la aplicación de la vacuna dTpa (triple bacteriana acelular) después de la semana veinte de gestación, en cada embarazo, sin importar la edad, antecedentes de vacunación ni el tiempo transcurrido desde el embarazo anterior.
La introducción de las vacunas antipertussis ha permitido reducir la incidencia global de la enfermedad. En este contexto, la vigilancia epidemiológica resulta esencial para evaluar el impacto de la vacunación, monitorear tendencias nacionales, identificar poblaciones en riesgo y orientar estrategias de prevención y control. La coqueluche presenta un patrón cíclico, con picos epidémicos cada tres a cinco años, y su desarrollo clínico se divide en tres fases: catarral, paroxística y de convalecencia. Las formas clínicas pueden variar desde leves hasta graves, especialmente en lactantes menores de seis meses.
Según Mayo Clinic, la tos ferina es una infección de las vías respiratorias altamente contagiosa. En muchas personas, se manifiesta como una tos seca intensa seguida de un sonido agudo al inhalar, similar a un chillido. Antes de la introducción de la vacuna, la tos ferina era considerada una enfermedad propia de la infancia, pero actualmente afecta principalmente a niños que no han completado el esquema de vacunación y a adolescentes y adultos que han perdido la inmunidad.

Las muertes asociadas a la tos ferina son poco frecuentes, aunque ocurren con mayor frecuencia en bebés. Por este motivo Mayo Clinic enfatiza la importancia de que las mujeres embarazadas y quienes estarán en contacto directo con el bebé reciban la vacuna contra la tos ferina. Una vez que se produce el contagio, los signos y síntomas suelen aparecer entre siete y diez días después, aunque en ocasiones pueden demorar más. Inicialmente, los síntomas son leves y se asemejan a los de un resfriado común: moqueo, congestión nasal, ojos enrojecidos y llorosos, fiebre y tos.
Después de una o dos semanas, los síntomas se agravan debido a la acumulación de mucosidad espesa en las vías respiratorias, lo que provoca una tos incontrolable. Los ataques graves y prolongados de tos pueden inducir vómitos, enrojecimiento o coloración azulada del rostro, fatiga extrema y, en ocasiones, terminan con un sonido silbante y chillón al inhalar aire. No obstante, muchas personas no presentan este sonido característico, y en adolescentes o adultos, una tos seca persistente puede ser el único indicio de la enfermedad. En los bebés, la tos puede estar ausente, pero pueden experimentar dificultades respiratorias o incluso pausas temporales en la respiración.
Mayo Clinic recomienda consultar al médico si una persona o su hijo presentan ataques de tos prolongados que provoquen vómitos, cambios de coloración en la piel, dificultad para respirar, pausas notables en la respiración o inhalaciones acompañadas de un sonido chillón.
Salud
El síntoma inesperado que muchas personas ignoran y que puede indicar hipertensión, según expertos
Publicado
1 semana atráson
25 noviembre, 2025Por
AdminProfesionales de la salud señalan que ciertos cambios sutiles en el organismo pueden servir como una advertencia temprana de un desbalance en la presión, permitiendo una detección más rápida y una intervención oportuna
La hipertensión arterial es una de las enfermedades crónicas más comunes en la población adulta, y suele asociarse a síntomas ampliamente reconola Institución de Mayo Clinic.
El impacto de la presión arterial alta en la retina

Cuando la presión arterial se mantiene en niveles elevados durante un tiempo prolongado, estos diminutos vasos sufren un deterioro progresivo: se estrechan, se endurecen e incluso pueden romperse o filtrar líquido hacia el interior de la retina, reportó la American Academy of Ophthalmology. Este daño interfiere de manera significativa en la capacidad de la retina para enfocar, provocando alteraciones visuales que van desde una ligera falta de nitidez hasta la pérdida severa de la visión.
¿Cómo se manifiesta la visión borrosa por hipertensión?
Algunas personas notan la dificultad para leer o identificar detalles a corta distancia, según reportó la Fundación Española del Corazón. Otras, encuentran complicado distinguir objetos lejanos o sufren una reducción en la claridad visual frente a pantallas o en ambientes de baja iluminación.
Es posible percibir áreas menos nítidas en el campo visual, destellos de luz o la presencia de manchas flotantes que distorsionan la percepción normal de las imágenes.

A medida que la presión arterial sigue sin control, pueden aparecer síntomas más severos: pérdida parcial o total de la visión, visión doble, dolores de cabeza persistentes e incluso hinchazón ocular. Estos cambios advierten sobre un compromiso progresivo de la retina y del nervio óptico, tejidos altamente sensibles al entorno metabólico y vascular.
Mecanismos detrás de la visión borrosa hipertensiva
El origen de la visión borrosa está directamente vinculado con el daño estructural que la hipertensión produce en la retina. Cuando los vasos sanguíneos se ven sometidos a una presión superior a la normal, su muro se debilita y aumenta la permeabilidad, permitiendo la filtración de líquidos o sangre hacia los tejidos oculares,reportó el National Eye Institute.

Además, cuando el flujo sanguíneo se altera por el engrosamiento de las paredes arteriales, la retina deja de recibir la cantidad adecuada de oxígeno y nutrientes. Como resultado, se genera un edema macular, pequeñas hemorragias o incluso lesiones en el nervio óptico, todas ellas responsables de la pérdida de definición en la visión.
Uno de los mayores desafíos clínicos es que la visión borrosa suele aparecer de manera silenciosa, y muchas personas se adaptan paulatinamente al descenso de la agudeza visual. Sin embargo, este síntoma no debe ser subestimado. En el paciente hipertenso, la aparición de visión poco clara es una señal objetiva de que la retina está recibiendo un daño evidente y que existe riesgo de pérdida visual permanente.

Así, cualquier alteración visual en una persona con presión alta debe ser motivo suficiente para consultar con un especialista y descartar la presencia de retinopatía hipertensiva.
Diagnóstico y abordaje multidisciplinar
Ante la queja de visión borrosa en personas con hipertensión, el diagnóstico requiere una evaluación oftalmológica completa. El examen de fondo de ojo mediante oftalmoscopio revela los cambios arteriales, eventuales hemorragias, filtraciones y signos de inflamación, según Mayo Clinic.

Pruebas de imagen como la tomografía de coherencia óptica (OCT) aportan información valiosa al mostrar el estado de las capas retinianas y detectar acumulaciones de líquido que justifiquen la visión borrosa.
La coordinación entre el oftalmólogo y el médico encargado del tratamiento de la hipertensión es prioritaria, ya que la clave de la recuperación reside en el control eficaz de la presión arterial y en el seguimiento cercano de los cambios visuales.

Los mejores memes del triunfo de Racing a Tigre: de los goles errados de Maravilla Martínez a la hora que terminó el partido
Cómo influye la cocción del huevo en su valor nutricional
Tos convulsa en Argentina: confirmaron la muerte de siete niños y remarcaron la importancia de la vacunación

Increíble hallazgo cerca de Punta del Este: encontraron la especie de tortuga más grande del mundo

El impactante tatuaje de la Copa del Mundo que se hizo Dibu Martínez: la dedicatoria a “la banda del mate” y una frase especial

La inflación anual de Estados Unidos trepó a 8,6% en mayo y es la más alta en 40 años
Con gol de Ayrton Costa, Boca Juniors le ganó a Argentinos y se clasificó a las semifinales del Clausura
Tienen 13 y 15 años, robaron un auto y chocaron en Villa Lugano tras una persecución policial

ARCA denunció por lavado de dinero a la financiera vinculada a las coimas en la Agencia de Discapacidad
Mas Leidas
-

 Economia21 horas atrás
Economia21 horas atrásAccidentes de trabajo: la “industria del juicio” se acerca a un pico de demandas que se concentran en 9 provincias
-

 Economia21 horas atrás
Economia21 horas atrásCon más demanda estacional de pesos, el tipo de cambio enfrenta presiones a la baja en diciembre
-

 Economia21 horas atrás
Economia21 horas atrásCon más demanda estacional de pesos, el tipo de cambio enfrenta presiones a la baja en diciembre
-

 Politica22 horas atrás
Politica22 horas atrásMás detalles de la conversación telefónica entre Trump y el dictador Maduro
-

 Politica22 horas atrás
Politica22 horas atrásKarina Milei reordena el mapa político en la provincia de Buenos Aires para medir fuerzas con Kicillof en la Legislatura
-

 Deportes21 horas atrás
Deportes21 horas atrásLos mejores memes del triunfo de Racing a Tigre: de los goles errados de Maravilla Martínez a la hora que terminó el partido
-

 Economia21 horas atrás
Economia21 horas atrásLa inflación volvió a quedar por encima de 2% en noviembre, según consultoras privadas
-

 Deportes2 días atrás
Deportes2 días atrásCon gol de Ayrton Costa, Boca Juniors le ganó a Argentinos y se clasificó a las semifinales del Clausura
